"หมอคะ ปวดหลังมากเลยสงสัยกระดูกพรุนที่หมอบอกมันกำเริบแน่ๆ เลย"
ประโยคนี้คือประโยคคลาสสิกที่หมอได้ยินในห้องตรวจแทบทุกวันครับ คนไข้หลายท่านพอทราบว่าตัวเองมีภาวะ "กระดูกพรุน" ก็มักจะจับแพะชนแกะ เหมาเอาว่าอาการปวดหลังเรื้อรังที่ เป็นๆ หายๆ อยู่นั้น มีสาเหตุมาจากเจ้ากระดูกพรุนนี่แหละ
หมอเข้าใจเลยครับว่าทำไมหลายคนถึงคิดแบบนั้น เพราะโรคกระดูกพรุนมักพบในผู้สูงอายุ และผู้สูงอายุก็มักจะมีอาการปวดหลัง มันเลยดูเหมือนเป็นเรื่องเดียวกัน
แต่วันนี้หมออยากจะขอมาปรับความเข้าใจใหม่ให้ตรงกันครับ เพราะการเข้าใจผิดนี้ อาจทำให้เราหลงทางในการรักษา และมองข้ามสาเหตุที่แท้จริงของความปวดไป
ความจริงทางการแพทย์ที่สำคัญที่สุดที่หมออยากให้ทุกคนจำให้ขึ้นใจคือ... "โดยทั่วไปแล้ว โรคกระดูกพรุน ไม่ทำให้มีอาการปวดครับ"
อ่านไม่ผิดครับ ไม่ปวดจริงๆ
แล้วที่ปวดหลังกันโอยๆ ทุกวันนี่มันคืออะไร? แล้วเมื่อไหร่ที่กระดูกพรุนจะทำให้ปวด? วันนี้หมอจะมาไขข้อข้องใจนี้ให้กระจ่าง แบบภาษาบ้านๆ เข้าใจง่ายๆ ครับ
โรคกระดูกพรุน: ภัยเงียบที่ไร้เสียงเตือน
ให้ลองจินตนาการถึงเสาบ้านที่ทำจากไม้นะครับ วันดีคืนดีมีปลวกแอบเข้าไปกินเนื้อไม้ข้างใน เสาต้นนั้นภายนอกดูปกติทุกอย่าง ไม่มีการร้องเตือน ไม่มีการโยกคลอน เราใช้ชีวิตในบ้านได้ปกติ
โรคกระดูกพรุนก็เหมือน "ปลวกกินเสาบ้าน" นี่แหละครับ มันคือภาวะที่เนื้อกระดูกของเราค่อยๆ บางลง พรุนลง โครงสร้างภายในไม่แข็งแรงเหมือนเดิม ซึ่งกระบวนการนี้เกิดขึ้นอย่างเงียบเชียบมากๆ
ร่างกายเราไม่มีสัญญาณประสาทที่จะส่งมาบอกว่า "เฮ้ย! ตอนนี้กระดูกตรงเอวบางลง 5% แล้วนะ" ดังนั้น ตราบใดที่เสาบ้านยังตั้งตรงอยู่ ตราบใดที่กระดูกยังคงรูปอยู่ มันจะไม่มีอาการเจ็บปวดใดๆ เลยครับ
นี่คือความน่ากลัวของมัน เพราะหลายคนมารู้ตัวอีกทีก็ตอนที่ "เสาหัก" ไปแล้ว
แล้วไอ้ที่ปวดหลังอยู่ทุกวัน มันคืออะไรกันแน่?
ถ้ากระดูกพรุนไม่ทำให้ปวด แล้วอาการปวดหลังตึงๆ ปวดร้าวลงขา ปวดเวลาขยับตัว ที่เป็นกันอยู่นี่เกิดจากอะไร?
คำตอบส่วนใหญ่คือ "ความเสื่อมตามวัย" ของโครงสร้างอื่นๆ ในหลังเราต่างหากครับ ซึ่งมักจะเป็นเพื่อนสนิทที่มาพร้อมๆ กับวัยที่กระดูกเริ่มพรุนนั่นเอง ตัวการหลักๆ มีดังนี้ครับ
1. ข้อต่อกระดูกสันหลังเสื่อม (Facet Joint Arthritis) กระดูกสันหลังเราไม่ได้เชื่อมติดกันเป็นแท่งเดียว แต่มีข้อต่อเล็กๆ เชื่อมกันเพื่อให้เราก้มเงยบิดตัวได้ พออายุมากขึ้น ข้อต่อพวกนี้ก็เหมือนบานพับประตูที่สนิมขึ้น ผิวข้อขรุขระ น้ำหล่อลื่นแห้ง เวลาขยับมันก็เสียดสีกัน ทำให้เกิดอาการปวดตึงๆ ขัดๆ บริเวณหลังเอว โดยเฉพาะตอนตื่นนอน หรือนั่งนานๆ
2. หมอนรองกระดูกเสื่อมและทรุด (Degenerative Disc) ระหว่างกระดูกสันหลังแต่ละข้อ จะมีหมอนรองกระดูกคั่นกลางทำหน้าที่เหมือนโช้คอัพรถยนต์ เมื่อใช้ไปนานๆ "โช้ค" มันก็เสื่อม น้ำข้างในแห้งลง ทำให้มันฟีบแบนและทรุดตัวลง ส่งผลให้ข้อกระดูกสันหลังไม่มั่นคง และอาจไปรบกวนเส้นประสาทรอบๆ ได้
3. กระดูกงอกทับเส้นประสาท (Spinal Stenosis) อันนี้แหละตัวดีครับ เมื่อข้อต่อและหมอนรองกระดูกเสื่อม ร่างกายจะพยายามซ่อมแซมตัวเองด้วยการสร้างกระดูกงอกขึ้นมาโปะตามขอบๆ เหมือนหินปูนเกาะท่อน้ำ
ปัญหามันเกิดเมื่อหินปูนพวกนี้ มันดันงอกยื่นเข้าไปใน "โพรงเส้นประสาท" ทำให้ช่องทางเดินของเส้นประสาทตีบแคบลง ไปบีบอัดเส้นประสาท
อาการที่เด่นชัดคือ ปวดหลังร้าวลงสะโพกหรือขา ชาขา ขาอ่อนแรง เวลาเดินไกลๆ จะปวดจนต้องหยุดพัก พอได้ก้มตัวหรือนั่งพักแล้วจะดีขึ้น
สรุปง่ายๆ คือ อาการปวดหลังเรื้อรัง ปวดเมื่อย ปวดร้าวลงขา ส่วนใหญ่เกิดจาก "โครงสร้างบ้านที่ทรุดโทรมและสนิมกิน" ไม่ใช่เกิดจาก "ปลวกที่กำลังกินเนื้อไม้เงียบๆ" ครับ
แล้วเมื่อไหร่ที่ "กระดูกพรุน" จะแสดงอิทธิฤทธิ์ทำให้ปวด?
อย่างที่หมอบอกไปว่ากระดูกพรุนคือปลวกกินเสา ตราบใดที่เสายังตั้งตรง มันจะไม่ปวด แต่ถ้าวันไหน... "เสามันหักหรือยุบตัวลง" วันนั้นแหละครับที่ความเจ็บปวดที่แท้จริงของกระดูกพรุนจะปรากฏ
เราเรียกภาวะนี้ว่า "กระดูกสันหลังยุบจากภาวะกระดูกพรุน" (Osteoporotic Vertebral Compression Fracture)
นี่คือภาวะแทรกซ้อนที่สำคัญที่สุด และเป็นเหตุผลเดียวที่ทำให้โรคกระดูกพรุนมีอาการปวดครับ
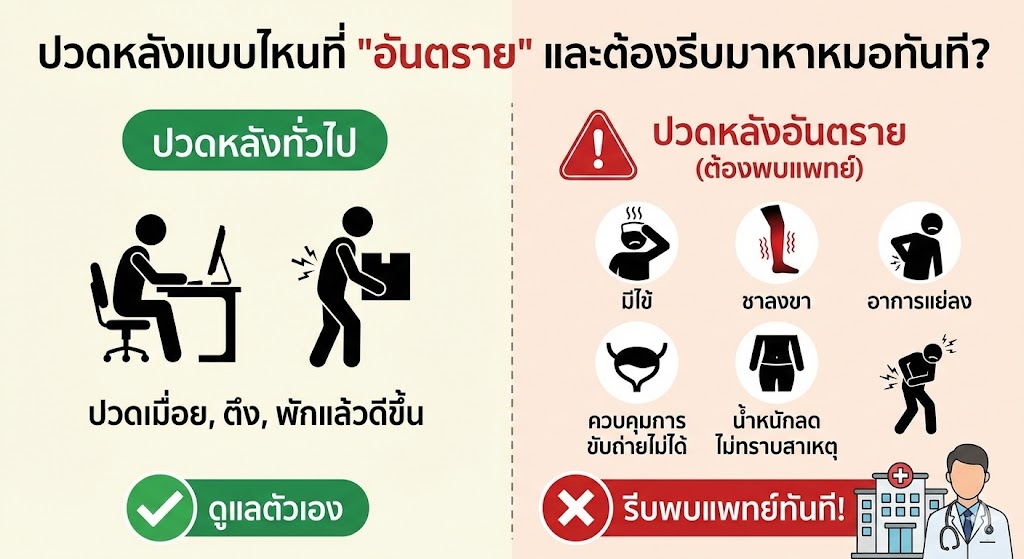
ลักษณะอาการปวดจากการที่กระดูกสันหลังยุบ จะแตกต่างจากปวดหลังเสื่อมทั่วไป ดังนี้ครับ:
- ปวดเฉียบพลันและรุนแรง: อยู่ๆ ก็ปวดจี๊ดขึ้นมาทันที ไม่ใช่ค่อยๆ ปวดเมื่อยมาเป็นเดือน
- มีจุดกำเนิด: มักเกิดหลังจากการกระทำเล็กๆ น้อยๆ ที่คนกระดูกปกติไม่เป็นอะไร เช่น ไอจามแรงๆ, ก้มเก็บของ, เอี้ยวตัวผิดจังหวะ, หรือก้นกระแทกเบาๆ
- ปวดเฉพาะจุด: จะเจ็บมากตรงกระดูกสันหลังข้อที่ยุบ เวลาหมอเคาะหรือกดตรงนั้นจะสะดุ้งโหยงเลยครับ
- ขยับไม่ได้: การเปลี่ยนท่าทาง เช่น จากนอนเป็นลุกนั่ง หรือพลิกตัวบนเตียง จะเจ็บปวดทรมานมาก จนบางคนไม่กล้าขยับตัว
ถ้าคุณมีอาการปวดลักษณะนี้ โดยเฉพาะถ้ารู้ตัวว่ามีกระดูกพรุนอยู่เดิม หรือเป็นผู้สูงอายุ ต้องรีบมาพบแพทย์ทันทีครับ อย่าเข้าใจผิดว่าเดี๋ยวก็หาย เพราะถ้าปล่อยทิ้งไว้ กระดูกที่ยุบอาจเชื่อมติดในท่าที่ผิดรูป ทำให้หลังค่อม หรือไปกดทับไขสันหลังจนเป็นอัมพาตได้
หมอแยกแยะได้อย่างไร ว่าปวดจากอะไร?
เมื่อคนไข้เดินเข้ามาหาหมอ หมอไม่ได้ดูแค่หน้าตาแล้วตอบนะครับ เรามีเครื่องมือในการสืบหาความจริง
- การซักประวัติและตรวจร่างกาย: แค่ฟังลักษณะอาการปวดที่หมอเล่าไปข้างต้น หมอก็พอจะแยกได้ครึ่งทางแล้วครับ ว่าน่าจะเป็นจากความเสื่อม หรือมีกระดูกหักยุบใหม่ๆ
- การตรวจความหนาแน่นกระดูก (Bone Mineral Density - DEXA Scan): อันนี้คือการ "ตรวจหาปลวก" ครับ เครื่องนี้จะบอกเราว่ากระดูกคุณบางไปแค่ไหนแล้ว มีความเสี่ยงที่จะหักมากน้อยเพียงใด แต่เครื่องนี้ไม่ได้บอกว่าที่คุณปวดหลังอยู่ตอนนี้เพราะอะไร
- เอกซเรย์ (X-ray) หรือ เอ็มอาร์ไอ (MRI): อันนี้คือการ "ดูสภาพโครงสร้างบ้าน" ครับ ภาพเอกซเรย์จะชี้ชัดเลยว่า มีกระดูกข้อไหนยุบตัวลงไปหรือไม่ (ซึ่งเป็นสาเหตุของความปวดจากกระดูกพรุน) หรือเห็นภาพกระดูกเสื่อม มีหินปูนเกาะ มีหมอนรองกระดูกทรุด ซึ่งเป็นสาเหตุของอาการปวดเรื้อรัง
ทำไมต้องแยกให้ชัด? รักษาเหมือนกันไม่ได้เหรอ?
ไม่ได้เด็ดขาดครับ! เพราะการรักษาคนละทิศคนละทางเลย
ถ้ารักษาโรคกระดูกพรุน (กำจัดปลวก): เป้าหมายคือ "ป้องกันไม่ให้กระดูกหักในอนาคต" หมอจะให้ยาเสริมสร้างกระดูก แคลเซียม วิตามินดี ซึ่งยาพวกนี้... กินแล้วไม่ได้ทำให้หายปวดหลังในวันนี้ครับ มันเหมือนการอัดน้ำยาเคมีไปฆ่าปลวกและเสริมความแข็งแกร่งให้เสา แต่ไม่ได้ไปซ่อมแซมบานพับที่ฝืด หรือไปเอากระดูกงอกที่ทับเส้นประสาทออก
หลายคนกินยาแคลเซียมแล้วบ่นว่าทำไมยังปวดหลังอยู่ ก็เพราะเหตุนี้แหละครับ มันคนละเรื่องกัน
ถ้ารักษาโรคกระดูกสันหลังเสื่อม/ทับเส้น (ซ่อมบ้านทรุดโทรม): เป้าหมายคือ "ลดปวดและทำให้กลับมาใช้งานได้ดีขึ้น" การรักษาก็จะเป็นการกินยาแก้ปวดแก้อักเสบ ยาคลายกล้ามเนื้อ การทำกายภาพบำบัด การปรับพฤติกรรม หรือถ้าเป็นมากอาจต้องฉีดยาหรือผ่าตัด
บทสรุป
หมออยากให้ทุกท่านเข้าใจให้ถูกต้องว่า "โรคกระดูกพรุน" กับ "โรคปวดหลัง" มักจะเป็นเพื่อนบ้านที่มาเยี่ยมเยียนเราพร้อมๆ กันในวัยสูงอายุ แต่มันคือคนละโรคกันครับ
- กระดูกพรุน: คือ "ภัยเงียบ" ที่ทำให้กระดูกเปราะบาง ไม่ปวดจนกว่าจะหัก
- ปวดหลังเรื้อรัง: คือ "สัญญาณเตือน" ของความเสื่อมสภาพ ของข้อต่อ หมอนรองกระดูก และเส้นประสาท
การที่คุณรู้ว่าตัวเองมีกระดูกพรุน เป็นเรื่องดีครับ เพราะเราจะได้ป้องกันไม่ให้เกิดกระดูกหักในอนาคต แต่ถ้ารู้สึกปวดหลัง อย่าเพิ่งโทษแต่กระดูกพรุนครับ ให้ปรึกษาแพทย์เพื่อหาสาเหตุที่แท้จริงของความปวด
เพราะการรักษาที่ตรงจุด จะช่วยให้คุณมีคุณภาพชีวิตที่ดี ทั้งกระดูกที่แข็งแรงขึ้น และหลังที่ปราศจากความปวดครับ
ด้วยความปรารถนาดี
บทความนี้ให้ข้อมูลทั่วไป หากอาการไม่ดีขึ้นควรปรึกษาแพทย์ สามารถปรึกษาปัญหากระดูกและข้อ หรืออาการปวด ได้ที่ ผศ.นพ.ธนินนิตย์ ลีรพันธ์ (หมอเก่ง) ผู้เชี่ยวชาญโรคกระดูกและข้อ จังหวัดเชียงใหม่ สอบถามปัญหาโรคกระดูกและข้อ ปวดหลัง ปวดคอ ปวดเข่า ปวดไหล่ กระดูกพรุน ได้ครับ 📱 Line ID: @doctorkeng โทร 081-5303666
#กระดูกพรุน #ปวดหลัง #กระดูกสันหลังเสื่อม #กระดูกทับเส้น #กระดูกสันหลังยุบ #หมอเก่งกระดูกและข้อ #แคลเซียม #โรคผู้สูงอายุ #ปวดเอว #กระดูกบาง
References:
- NIH Osteoporosis and Related Bone Diseases National Resource Center. Osteoporosis Overview [Internet]. Bethesda (MD): National Institutes of Health (US); 2023 [cited 2024 May 20]. Available from: https://www.bones.nih.gov/health-info/bone/osteoporosis/overview
- Alexandru D, So W. Evaluation and management of vertebral compression fractures. Perm J. 2012;16(4):46-51.
- Katz JN, Zimmerman ZE, Mass H, Makhni MC. Diagnosis and Management of Lumbar Spinal Stenosis: A Review. JAMA. 2022;327(17):1688-99.
- Ensrud KE, Crandall CJ. Osteoporosis. Ann Intern Med. 2017;167(3):ITC17-ITC32.
- Genevaux I, Finckh A, Rutschmann OT, et al. The management of acute osteoporotic vertebral compression fractures: A non-interventional health economic study in Switzerland. PLoS One. 2023;18(5):e0285897.