ผ่าตัดกระดูกสันหลังผ่านกล้อง ทางเลือกใหม่ แผลเล็ก เจ็บน้อย ฟื้นตัวไว
"หมอครับ ถ้าผมผ่าหลังแล้ว ผมจะเดินไม่ได้ไหม? ผมจะได้นอนติดเตียงเหมือนที่เขาว่ากันหรือเปล่า?"
นี่คือคำถามที่หมอได้ยินแทบทุกวัน จากคนไข้ที่มีอาการปวดหลังร้าวลงขาจนเดินแทบไม่ไหว แต่ใจหนึ่งก็ยัง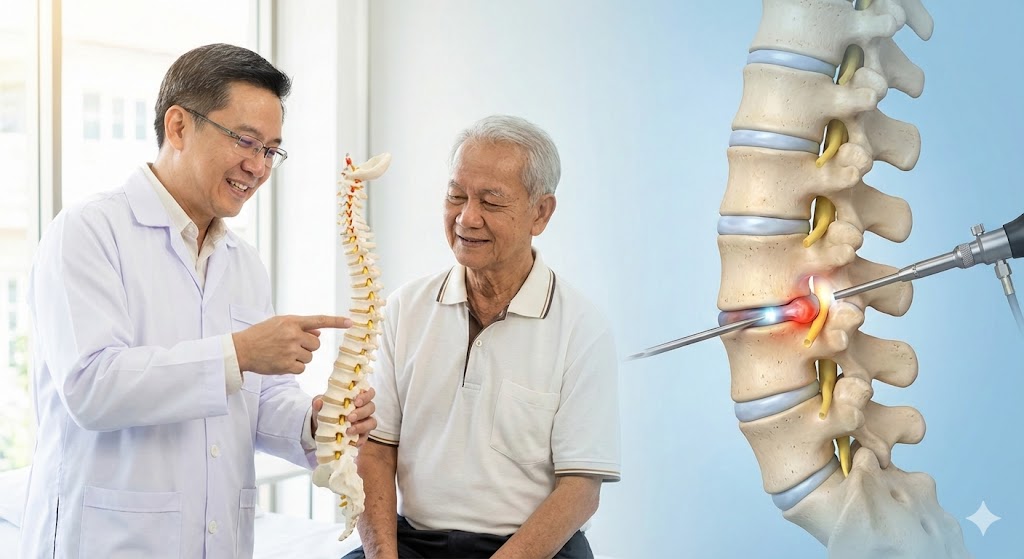 กลัวคำว่า "ผ่าตัด" แบบจับจิตจับใจ
กลัวคำว่า "ผ่าตัด" แบบจับจิตจับใจ
หมอจำคนไข้ท่านหนึ่งได้ดีครับ เป็นคุณลุงวัย 60 กว่า ปี แกปวดหลังร้าวลงขามาเป็นปี กินยาแก้ปวดจนกระเพาะแทบพัง ทำกายภาพบำบัดก็แล้ว ฝังเข็มก็แล้ว แต่อาการก็ยังทรง ๆ ทรุด ๆ จะก้าวขาเดินแต่ละทีเหมือนมีไฟฟ้าช็อตวิ่งจี๊ดลงไปที่น่อง
แกบอกหมอว่า "เพื่อนบ้านบอกว่า อย่าไปผ่าเลย ผ่าแล้วเสร็จทุกราย เดี๋ยวก็เป็นอัมพาต" คำพูดนี้แหละครับที่ล็อกขาแกไว้กับความเจ็บปวด ไม่กล้าก้าวออกมารักษา
วันนี้หมอเลยอยากมาเล่าความจริงให้ฟังกันแบบสบาย ๆ ครับ ว่าเทคโนโลยีการแพทย์ทุกวันนี้ก้าวไปไกลมาก โดยเฉพาะเรื่องการ "ผ่าตัดกระดูกสันหลังผ่านกล้อง" ที่เปลี่ยนโลกของการรักษาโรคกระดูกสันหลังไปอย่างสิ้นเชิง
มันไม่ได้น่ากลัวเหมือนภาพจำในอดีตอีกต่อไปครับ
การผ่าตัดกระดูกสันหลังผ่านกล้อง คืออะไร?
ลองนึกภาพตามนะครับ สมัยก่อนถ้าเราจะซ่อมท่อน้ำที่อยู่ใต้ดิน เราอาจจะต้องขุดดินเป็นหลุมใหญ่หน้าบ้าน เพื่อลงไปจัดการท่อเส้นเดียว แต่สมัยนี้เรามีเทคโนโลยีที่เจาะรูเล็กนิดเดียว แล้วสอดเครื่องมือพร้อมกล้องลงไปซ่อมได้เลย
การผ่าตัดกระดูกสันหลังผ่านกล้อง (Endoscopic Spine Surgery) ก็หลักการคล้ายกันครับ
คือการที่แพทย์เจาะรูผิวหนังขนาดเล็กมาก ประมาณ 8 มิลลิเมตร ถึง 1 เซนติเมตร (เล็กกว่าเหรียญบาทเสียอีก) เพื่อสอดกล้องขยายที่มีความละเอียดสูง และเครื่องมือขนาดจิ๋วเข้าไปจัดการกับปัญหาที่กระดูกสันหลังโดยตรง
ไม่ว่าจะเป็นการคีบหมอนรองกระดูกที่ปลิ้นออกมา หรือกรอเอากระดูกที่งอกกดทับเส้นประสาทออก โดยที่ไม่ต้องเลาะกล้ามเนื้อหลังออกกว้าง ๆ เหมือนสมัยก่อน
ผลลัพธ์คือ กล้ามเนื้อช้ำน้อยมาก เลือดออกน้อย และที่สำคัญคือ แผลเล็กจนแทบมองไม่เห็นเมื่อหายดี
ใครบ้างที่อาจต้องใช้วิธีนี้?
ส่วนใหญ่แล้ว โรคที่ตอบสนองดีกับการผ่าตัดส่องกล้อง คือโรคยอดฮิตของคนวัยทำงานและผู้สูงอายุครับ ได้แก่
- โรคหมอนรองกระดูกทับเส้นประสาท: ที่มักเกิดจากหมอนรองกระดูกปลิ้นออกมาทับเส้นประสาท ทำให้ปวดร้าวลงขา
- โรคโพรงกระดูกสันหลังตีบตัน: ซึ่งเกิดจากความเสื่อมตามวัย กระดูกและเอ็นหนาตัวขึ้นไปบีบอัดเส้นประสาท ทำให้เดินได้ไม่ไกล ต้องหยุดพักบ่อย ๆ เพราะขาอ่อนแรงหรือชา
อาการสัญญาณเตือน ที่ควรมาตรวจ
ถ้าคุณหรือญาติผู้ใหญ่มีอาการเหล่านี้ อย่าเพิ่งตื่นตระหนก แต่ควรเริ่มสังเกตตัวเองครับ
- ปวดหลังร่วมกับปวดร้าวลงขา (ข้างเดียวหรือสองข้างก็ได้)
- มีอาการชา หรือความรู้สึกที่ขาหรือเท้าลดลง
- ขาอ่อนแรง กระดกข้อเท้าไม่ขึ้น
- เดินได้ระยะทางสั้นลงเรื่อย ๆ ต้องหยุดก้มตัวหรือนั่งพักถึงจะเดินต่อได้
- ในรายที่เป็นมาก อาจมีปัญหาเรื่องการขับถ่าย กลั้นปัสสาวะหรืออุจจาระลำบาก (อันนี้เป็นภาวะเร่งด่วน)
ขั้นตอนการตรวจหาความจริง
เมื่อมาหาหมอ เราจะไม่ได้ส่งเข้าห้องผ่าตัดทันทีนะครับ เราต้องตรวจให้ชัวร์ก่อน
1. การซักประวัติและตรวจร่างกาย: หมอจะให้ลองยกขา กระดกเท้า เช็คความตึงตัวของเส้นประสาท และดูจุดกดเจ็บ เพื่อประเมินเบื้องต้น
2. เอกซเรย์ (X-ray): เพื่อดูโครงสร้างกระดูก ดูความโค้งงอ หรือดูว่ามีความมั่นคงของข้อต่อกระดูกสันหลังหรือไม่
3. การตรวจด้วยคลื่นแม่เหล็กไฟฟ้า (MRI): อันนี้สำคัญมาก เปรียบเสมือนการเปิดแผนที่ความละเอียดสูง ทำให้หมอเห็นชัดเจนเลยว่า หมอนรองกระดูกปลิ้นตรงไหน เส้นประสาทถูกบีบมากแค่ไหน และสาเหตุที่แท้จริงคืออะไร
การทำ MRI ไม่เจ็บครับ แค่นอนนิ่ง ๆ ในอุโมงค์สักพัก ก็ได้ภาพที่ชัดเจนเพื่อวางแผนการรักษาได้แม่นยำ
ปัจจัยที่ทำให้เกิดโรค
ทำไมบางคนเป็น บางคนไม่เป็น? ส่วนหนึ่งมาจากความเสื่อมตามวัยครับ เป็นเรื่องธรรมชาติ แต่พฤติกรรมของเรานี่แหละตัวเร่งชั้นดี
- การยกของหนักผิดท่า: ก้ม ๆ เงย ๆ โดยไม่ระวัง ใช้หลังรับน้ำหนักแทนขา
- นั่งนานเกินไป: มนุษย์ออฟฟิศที่นั่งหน้าคอมพิวเตอร์ต่อเนื่องหลายชั่วโมงโดยไม่เปลี่ยนอิริยาบถ
- น้ำหนักตัวที่มากเกิน: ทำให้กระดูกสันหลังต้องแบกรับภาระหนักตลอดเวลา
- การสูบบุหรี่: มีผลทำให้เส้นเลือดที่ไปเลี้ยงหมอนรองกระดูกแย่ลง เสื่อมไวขึ้น
แนวทางการรักษา ก่อนจะถึงมีดหมอ
หมอยืนยันเสมอว่า "การผ่าตัดไม่ใช่ทางเลือกแรก" เสมอไปครับ เราจะเริ่มจากเบาไปหาหนัก
1. ปรับพฤติกรรม: เป็นหัวใจสำคัญที่สุด เลิกยกของหนัก นั่งให้ถูกท่า ลดน้ำหนัก
2. ยาแก้ปวดและลดการอักเสบ: เพื่อช่วยบรรเทาอาการในระยะเฉียบพลัน ให้กลับมาใช้ชีวิตได้
3. กายภาพบำบัด: ดึงหลัง ประคบร้อน อัลตราซาวนด์ และการบริหารกล้ามเนื้อหลังให้แข็งแรง เพื่อช่วยพยุงกระดูกสันหลัง
4. การฉีดยาระงับการอักเสบ (Epidural Steroid Injection): หากกินยาแล้วไม่ดีขึ้น หมออาจแนะนำให้ฉีดยาสเตียรอยด์เข้าไปที่โพรงประสาทเฉพาะจุด เพื่อลดบวมลดอักเสบ ซึ่งช่วยได้มากในหลายราย
เมื่อไหร่ที่ต้องผ่าตัดส่องกล้อง?
เราจะพิจารณาการผ่าตัดก็ต่อเมื่อ
- รักษาด้วยยาและกายภาพบำบัดเต็มที่แล้ว (มักจะประมาณ 6-12 สัปดาห์) แต่อาการปวดไม่ลดลง หรือปวดจนทนไม่ไหว รบกวนชีวิตประจำวันและการนอนหลับ
- มีอาการอ่อนแรงของกล้ามเนื้อขาชัดเจน
- มีปัญหาเรื่องระบบขับถ่าย (อันนี้ต้องรีบผ่าครับ)
ข้อดีของการผ่าตัดส่องกล้อง (Endoscopic)
หมออยากให้เห็นภาพชัด ๆ ว่าทำไมเทคนิคนี้ถึงเป็นที่นิยม
- มองเห็นชัดกว่าตาเปล่า: กล้องที่สอดเข้าไปมีกำลังขยายสูง ทำให้หมอเห็นเส้นประสาทและรอยโรคชัดเจนมาก แยกแยะเนื้อเยื่อดีกับเนื้อเยื่อที่ต้องเอาออกได้แม่นยำ ลดโอกาสไปโดนเส้นประสาท
- เจ็บน้อย ฟื้นไว: เพราะแผลเล็กมาก ไม่ต้องตัดเลาะกล้ามเนื้อหลัง คนไข้ส่วนใหญ่ผ่าเสร็จ อาการปวดแผลผ่าตัดน้อยมาก
- กลับบ้านเร็ว: หลายเคสผ่าตัดเช้า ตอนเย็นเดินได้ หรือนอนโรงพยาบาลแค่ 1 คืนก็กลับบ้านได้แล้ว ไม่ต้องนอนซมเป็นอาทิตย์เหมือนสมัยก่อน
- เสียเลือดน้อย: ลดความเสี่ยงในการต้องให้เลือด
- ลดโอกาสติดเชื้อ: พื้นที่สัมผัสอากาศน้อย เชื้อโรคเข้าได้ยากกว่า
หลังผ่าตัดแล้ว หายขาดไหม?
คำถามนี้หมอตอบด้วยความจริงใจครับว่า "อาการปวดร้าวลงขาจากการกดทับ มักจะหายไปทันทีหลังผ่าตัด" คนไข้จะรู้สึกโล่งเหมือนยกภูเขาออกจากอก
แต่ถามว่าหายขาดตลอดชีวิตไหม? คำตอบอยู่ที่ "ตัวคนไข้" ครับ
การผ่าตัดคือการไปแก้ไขปัญหาที่ปลายเหตุ คือเอาสิ่งที่กดทับออก แต่โครงสร้างกระดูกสันหลังส่วนอื่น ๆ ยังเป็นของเดิม และยังเสื่อมต่อไปตามอายุ
ถ้าหลังผ่าตัด คนไข้ยังกลับไปยกของหนัก นั่งหลังค่อม หรือไม่ดูแลตัวเอง ก็มีโอกาสที่หมอนรองกระดูกปล้องอื่นจะเสื่อม หรือปล้องเดิมอาจจะมีปัญหาซ้ำได้ (แม้จะน้อยกว่าเดิมก็ตาม)
สรุป
โรคกระดูกสันหลังไม่ใช่เรื่องน่ากลัว และการผ่าตัดก็ไม่ได้น่าสยองขวัญเหมือนในอดีต เทคโนโลยีการผ่าตัดผ่านกล้องช่วยให้เรากลับมามีคุณภาพชีวิตที่ดีได้เร็วขึ้น ปลอดภัยขึ้น
แต่สิ่งสำคัญที่สุดคือ การดูแลรักษาหมอนรองกระดูกของเราให้อยู่กับเราไปนาน ๆ ด้วยการใช้งานให้ถูกวิธี แต่ถ้ามันเสื่อมหรือพังไปแล้ว ก็ขอให้รู้ว่าทางการแพทย์มีวิธีซ่อมแซมที่มีประสิทธิภาพรออยู่ครับ
อย่าปล่อยให้ความกลัวปิดกั้นโอกาสที่จะหายปวด ลองเข้ามาปรึกษา ตรวจหาสาเหตุ แล้วเราจะวางแผนการรักษาร่วมกันครับ เพื่อให้คุณลุงคุณป้า กลับมาเดินจ่ายตลาด ได้ไปเที่ยวกับลูกหลานอย่างมีความสุขอีกครั้ง
บทความนี้ให้ข้อมูลทั่วไป หากอาการไม่ดีขึ้นควรปรึกษาแพทย์ สามารถปรึกษาปัญหากระดูกและข้อ หรืออาการปวด ได้ที่ ผศ.นพ.ธนินนิตย์ ลีรพันธ์ (หมอเก่ง) ผู้เชี่ยวชาญโรคกระดูกและข้อ จังหวัดเชียงใหม่ สอบถามปัญหาโรคกระดูกและข้อ ปวดหลัง ปวดคอ ปวดเข่า ปวดไหล่ กระดูกพรุน ได้ครับ 📱 Line ID: @doctorkeng โทร 081-5303666
#ปวดหลังร้าวลงขา #กระดูกสันหลังทับเส้นประสาท #ผ่าตัดส่องกล้องกระดูกสันหลัง #หมอนรองกระดูกทับเส้น #ปวดหลังเรื้อรัง #ผ่าตัดแผลเล็ก #EndoscopicSpineSurgery #คลินิกกระดูกและข้อเชียงใหม่ #หมอเก่งกระดูกและข้อ #รักษากระดูกสันหลังเสื่อม
References:
- Hofstetter CP, Ahn Y, Choi G, et al. AOSpine Consensus Paper on Nomenclature for Working-Channel Endoscopic Spinal Procedures. Global Spine J. 2020;10(2 Suppl):111S-121S.
- Kim M, Kim HS, Oh SW, et al. Evolution of Spinal Endoscopy: From "Inside-Out" to "Outside-In" Technique. Neurospine. 2020;17(1):56-62.
- Lewandrowski KU, Ransom NA, Ramírez León JF, Yeung A. The Concept for A Standalone Lordotic Endoscopic Wedge Lumbar Interbody Fusion: The LEW-LIF. Neurospine. 2019;16(1):82-95.
- Gadjradj PS, Harhangi BS, Amelink J, et al. Percutaneous Transforaminal Endoscopic Discectomy Versus Open Microdiscectomy for Lumbar Disc Herniation: A Systematic Review and Meta-analysis. Spine (Phila Pa 1976). 2021;46(6):381-391.
- Wu PH, Kim HS, Jang IT. How I do it? Uniportal full endoscopic contralateral approach for lumbar foraminal stenosis with double crush syndrome. Acta Neurochir (Wien). 2020;162(2):305-310.
ไม่มีความคิดเห็น:
แสดงความคิดเห็น